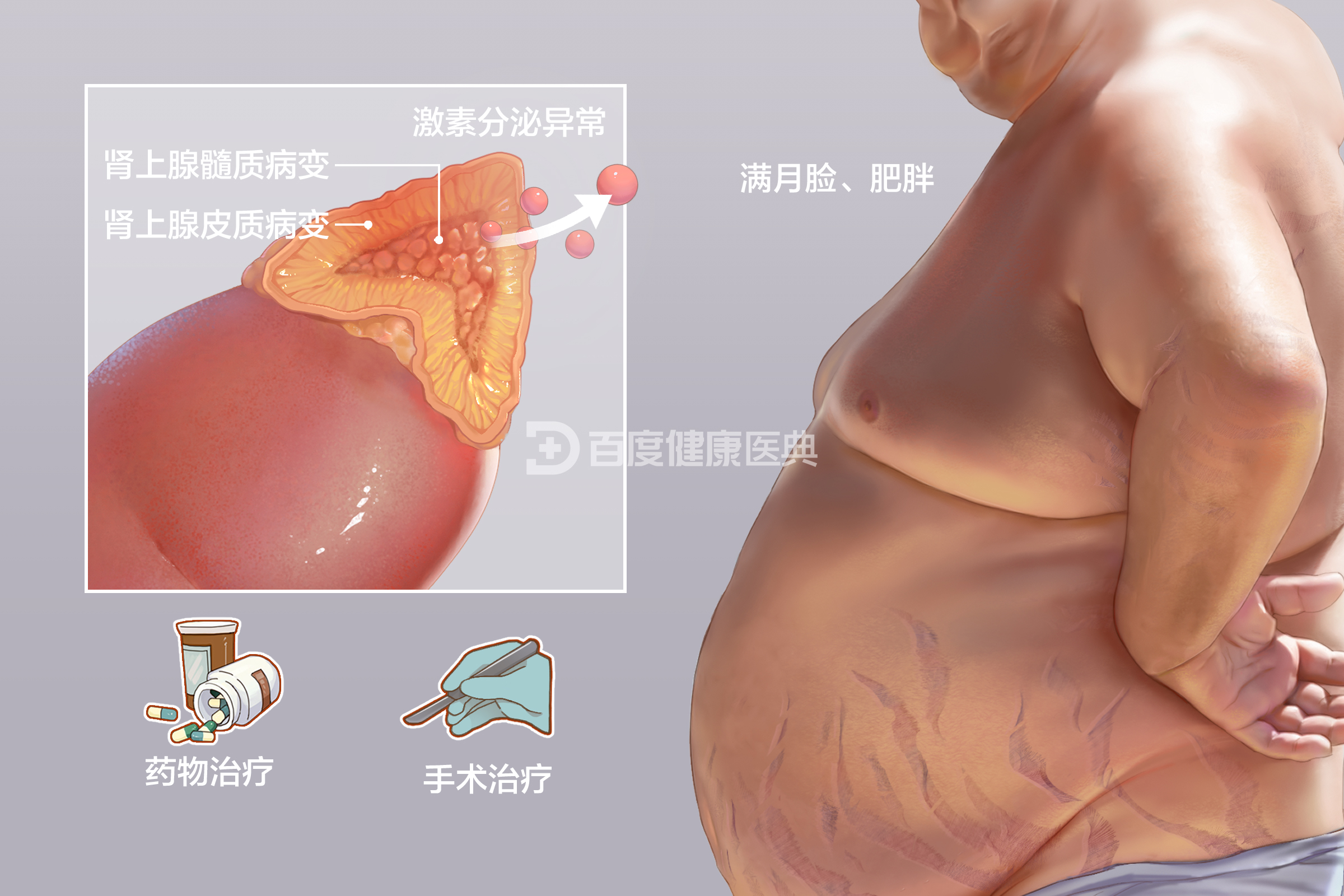
肾上腺疾病依据其原发病因、发病机制、病变部位、病理类型和肾功能状态的不同,需选择相应的治疗方案,主要治疗手段是药物和手术治疗。治疗原则包括去除病因、抑制免疫及炎症反应、防治并发症、延缓疾病进展等。
急性期治疗
肾上腺疾病患者可能会出现肾上腺危象,主要表现为肾上腺皮质激素缺乏所致的症状,如脱水、血压下降、体位性低血压、虚脱、厌食、呕吐、精神不振、嗜睡乃至昏迷。患者有时会被误诊为急腹症而行手术治疗或延误诊断,最终进展全昏迷,甚至死亡。
此时,应立即就医或拨打120进行抢救。
糖皮质激素治疗
迅速静脉滴注氢化可的松,根据病情加减药量直至危象得以控制,病情稳定后可改为口服。如上述治疗尚未能维持血压,必要时可加用去氧皮质酮,剂量视病情而定。
补液及纠正电解质紊乱
补液时入水总量需视失水程度、呕吐等情况而定。同时需注意电解质平衡,如失钠明显者,则初治期即采用5%葡萄糖盐水;呕吐、腹泻严重者,补充大量葡萄糖液后,应根据血钾情况适量补充氯化钾。
抗休克
如收缩压在80mmHg以下伴休克症状者经补液及激素治疗仍不能纠正循环衰竭时,应及早给予血管活性药物。
对症治疗
包括给氧,对症治疗药物,必要时可予适量镇静剂,但不宜给吗啡及巴比妥盐类等。出现弥散性血管内凝血,应诊断明确后及早采用肝素治疗。
一般治疗
包括避免过度劳累,去除感染等诱因,避免接触肾毒性药物或毒物,采取健康的生活方式如戒烟、限制饮酒、休息与锻炼相结合、控制情绪等,以及均衡规律饮食。合适的饮食不仅可以减轻肾上腺疾病对人体的影响,还可以避免加重肾脏负担、延缓肾脏疾病进展。
药物治疗
由于个体差异大,用药不存在绝对的最好、最快、最有效,除常用非处方药外,应在医生指导下充分结合个人情况选择最合适的药物。
肾上腺疾病应根据疾病类型选择相应药物,同时需要注意,由于个体差异大,用药不存在绝对的最好、最快、最有效,除常用非处方药外,应在医生指导下充分结合个人情况选择最合适的药物。
肾上腺皮质功能减退症
患者应终身使用肾上腺皮质激素如氢化可的松,大部分患者在服用氢化可的松和充分摄盐下即可获满意效果,若仍感头晕、乏力、血压偏低,则需加用盐皮质激素。
皮质醇增多症
主要在手术前准备及放疗后疗效尚未出现时用药治疗,常用药物包括密妥坦、氨鲁米特、甲吡酮、酮康唑等。
原发性醛固酮增多症
对于不能手术的肿瘤患者以及特发性增生型患者,用螺内酯治疗,长期应用螺内酯可出现男性乳腺发育、阳痿及女性月经不调等不良反应,可改为氨苯蝶啶或阿米洛利,以助排钠潴钾。
先天性肾上腺皮质增生症
因疾病类型不同选择药物有一定差异,如21-羟化酶缺陷通过糖皮质激素和盐皮质激素的替代治疗,可预防失盐危象,抑制肾上腺雄激素的分泌从而获得正常的生长和骨骼的成熟;17α-羟化酶缺乏症需要给予性激素的替代治疗,以维持性征。
嗜铬细胞瘤
药物主要用于术前准备,帮助控制血压减少心脑血管并发症,常用药物有非选择性α肾上腺素能阻断药、选择性α1肾上腺素能阻断药、钙拮抗药、血管扩张剂、儿茶酚胺合成抑制剂和血管紧张素转换酶抑制剂等。
放疗
皮质醇增多症可进行垂体放疗,如60Co或直线加速器都有一定的效果,有50%~80%的患者可在2年内缓解。
化疗
化疗是恶性嗜铬细胞瘤的一线治疗方法,有助于控制患者血压、缓解肿瘤负荷、延长生存期,目前常用的化疗方案为环磷酰胺、长春新碱、达卡巴嗪(CVD)联合化疗方案。
手术治疗
肾上腺疾病中除肾上腺皮质功能减退症无需手术治疗,其他疾病需要进行手术治疗,且通常为主要治疗手段或之一。具体疾病及手术如下:
皮质醇增多症
需要根据病因采用不同的治疗方案,单侧肾上腺腺瘤一般采用经腹腔镜单侧肾上腺切除术;肾上腺腺癌早期可行手术切除,已有远处转移者可手术切除原发肿瘤,但预后差,多数在诊断后1年内死亡;垂体ACTH腺瘤多采用经蝶窦手术切除,已向鞍上或海绵窦浸润的大腺瘤需行开颅手术切除;异位ACTH综合征应切除原发肿瘤,必要时切除双侧肾上腺。
原发性醛固酮增多症
若确诊为单侧肾上腺醛固酮分泌瘤(APA)或单侧肾上腺增生(PAH),可采用微创手术腹腔镜行单侧肾上腺手术切除术,术后3个月复查氟氢可的松抑制试验,以确定原醛症是否治愈。
先天性肾上腺皮质增生症
应根据病情做外生殖器重建手术,如对有外生殖器畸形者需做矫形手术,有尿道下裂等宜做修补术;对阴蒂肥大而激素治疗无效者,宜做手术切除。
嗜铬细胞瘤
确诊后应及时进行手术治疗,术式主要包括腹腔镜微创手术和开放式手术,一般较小的、非侵袭性肿瘤,可行腹腔镜微创手术切除肿瘤;对于肿瘤直径较大,或侵袭性肿瘤,则需要通过开放式手术切除,以确保肿瘤被完整切除。